Ciśnienie krwi
Czym jest nadciśnienie tętnicze i jak je rozpoznać
Nadciśnienie tętnicze, zwane również wysokim ciśnieniem krwi, to stan, w którym ciśnienie wywierane przez krew na ścianki tętnic jest stale podwyższone. Zgodnie z wytycznymi Europejskiego Towarzystwa Kardiologicznego, za prawidłowe wartości ciśnienia krwi uznaje się poziomy poniżej 120/80 mmHg. Nadciśnienie rozpoznaje się, gdy wartości przekraczają 140/90 mmHg przy powtarzanych pomiarach.
Nadciśnienie często nazywane jest "cichym zabójcą", ponieważ przez długi czas może przebiegać bezobjawowo. Jednak niektóre osoby mogą doświadczać objawów takich jak:
- Bóle i zawroty głowy
- Szum w uszach
- Duszność podczas wysiłku
- Kołatania serca
- Zaburzenia widzenia
Do głównych czynników ryzyka nadciśnienia należą: nadwaga, siedzący tryb życia, nadmierne spożycie soli, palenie tytoniu, stres chroniczny oraz predyspozycje genetyczne. Regularne pomiary ciśnienia są kluczowe dla wczesnego wykrycia choroby i zapobiegania powikłaniom takim jak zawał serca, udar mózgu czy niewydolność nerek.
Rodzaje leków na nadciśnienie dostępnych w Polsce
W Polsce dostępnych jest kilka głównych grup leków hipotensyjnych, które skutecznie obniżają ciśnienie krwi i zmniejszają ryzyko powikłań sercowo-naczyniowych.
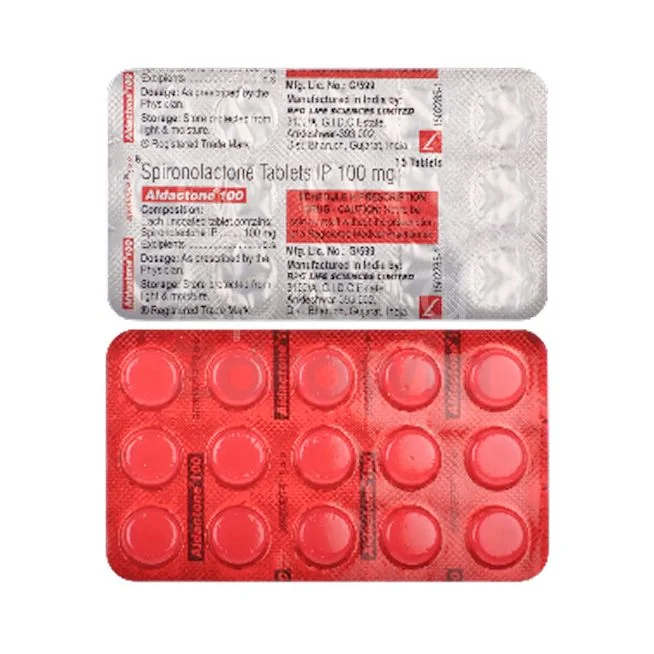
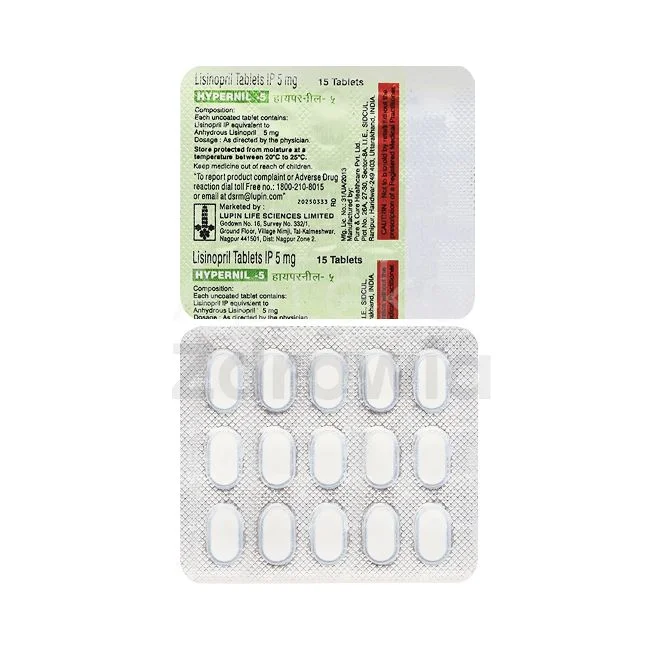
Inhibitory ACE
To jedna z najczęściej przepisywanych grup leków, do której należą enalapril, lisinopril i perindopril. Działają przez blokowanie enzymu konwertującego angiotensynę, co prowadzi do rozszerzenia naczyń krwionośnych.
Sartany (blokery receptora angiotensyny)
Leki takie jak losartan, valsartan i telmisartan blokują receptory angiotensyny II, oferując podobne korzyści jak inhibitory ACE, ale z mniejszym ryzykiem suchego kaszlu.
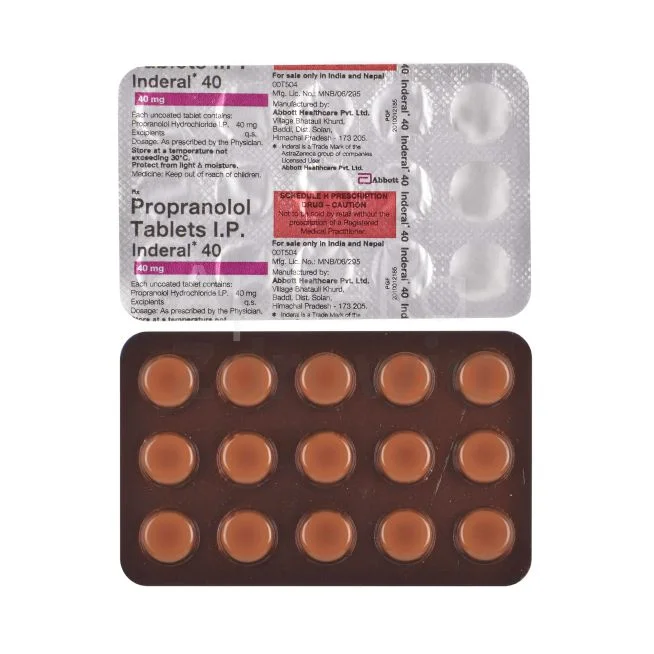
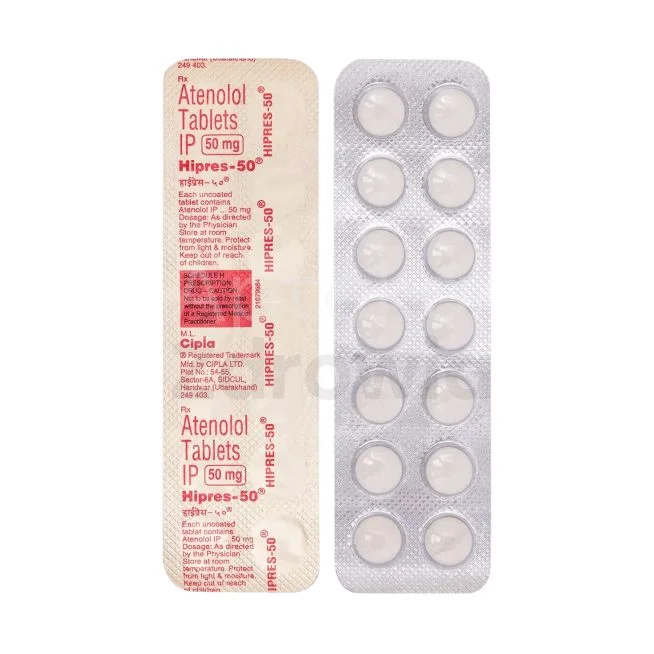
Beta-blokery
Metoprolol, bisoprolol i nebivolol zmniejszają częstość akcji serca i siłę skurczów, co obniża ciśnienie krwi. Szczególnie przydatne u pacjentów z chorobą niedokrwienną serca.
Blokery kanałów wapniowych
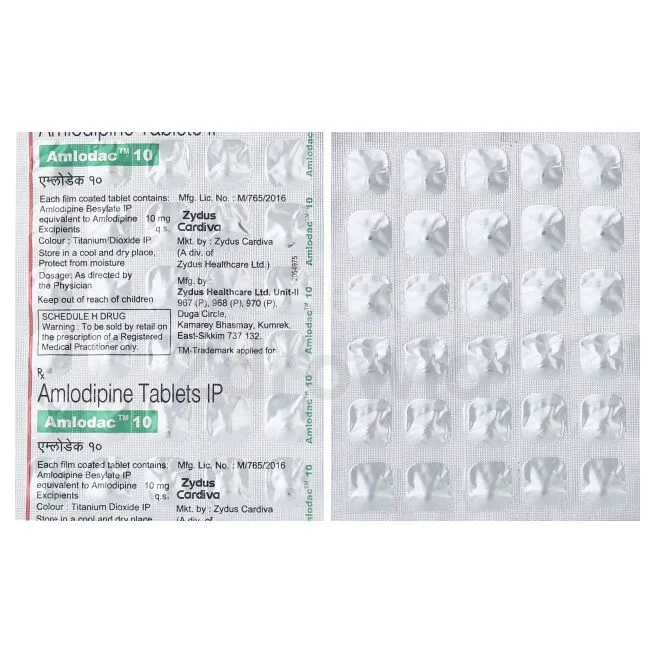
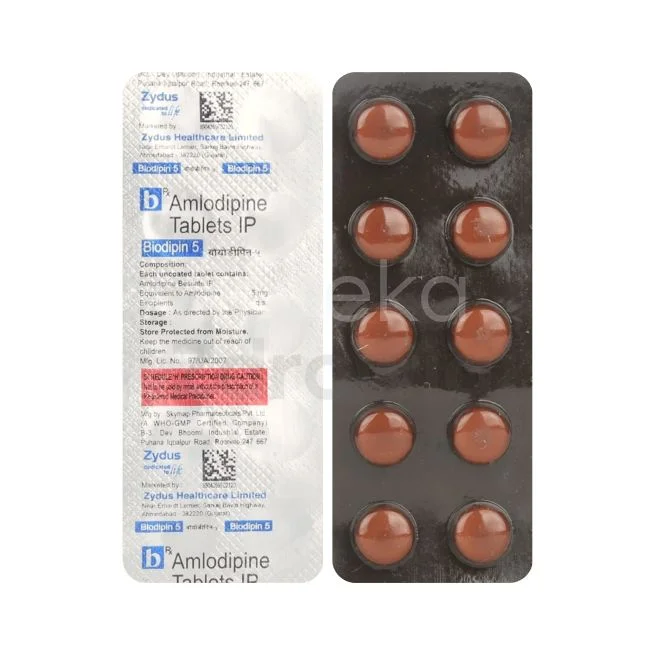
Amlodipina i nifedipina rozszerzają naczynia krwionośne przez wpływ na kanały wapniowe w mięśniach gładkich tętnic.
Diuretyki i preparaty kombinowane
Hydrochlorotiazyd i indapamid zwiększają wydalanie wody i sodu przez nerki. Dostępne są także leki złożone łączące różne substancje czynne dla zwiększenia skuteczności terapii.
Jak prawidłowo przyjmować leki na ciśnienie
Regularne przyjmowanie leków na ciśnienie jest kluczowe dla skutecznego kontrolowania nadciśnienia tętniczego. Przerwanie terapii lub nieregularne zażywanie może prowadzić do gwałtownych skoków ciśnienia, zwiększając ryzyko zawału serca czy udaru mózgu.
Pora przyjmowania leków ma istotne znaczenie - większość preparatów należy zażywać rano, jednak niektóre grupy, jak inhibitory ACE, mogą być skuteczniejsze wieczorem. Zawsze należy przestrzegać zaleceń lekarza dotyczących harmonogramu dawkowania.
Wiele leków na ciśnienie może wchodzić w interakcje z pożywieniem i innymi preparatami. Niektóre należy przyjmować na czczo, inne z posiłkiem. W przypadku pominięcia dawki, nie należy podwajać kolejnej - lepiej skonsultować się z farmaceutą lub lekarzem.
Natychmiastowy kontakt z lekarzem jest konieczny przy wystąpieniu skutków ubocznych, takich jak zawroty głowy, obrzęki czy problemy z oddychaniem, oraz gdy ciśnienie przekracza 180/110 mmHg.
Naturalne sposoby wspomagania kontroli ciśnienia
Dieta DASH (Dietary Approaches to Stop Hypertension) jest jedną z najskuteczniejszych metod naturalnego obniżania ciśnienia. Opiera się na zwiększeniu spożycia warzyw, owoców, pełnoziarnistych produktów zbożowych oraz ograniczeniu tłuszczów nasyconych i cholesterolu.
Kluczowe zmiany w stylu życia:
- Ograniczenie soli do maksymalnie 5g dziennie
- Zmniejszenie spożycia alkoholu do 2 jednostek dziennie dla mężczyzn
- Regularna aktywność fizyczna - minimum 150 minut tygodniowo
- Techniki zarządzania stresem: medytacja, joga, głębokie oddychanie
Suplementy diety mogą wspierać terapię - magnez pomaga rozluźnić naczynia krwionośne, potas równoważy działanie sodu, a kwasy omega-3 mają działanie przeciwzapalne. Naturalne zioła jak czosnek, głóg czy hibiskus wykazują właściwości hipotensyjne, jednak przed ich stosowaniem należy skonsultować się z farmaceutą w celu uniknięcia interakcji z lekami.
Utrzymanie prawidłowej masy ciała i regularne monitorowanie ciśnienia w domu dodatkowo wspierają proces kontroli nadciśnienia.
Monitorowanie ciśnienia w domu
Regularne monitorowanie ciśnienia krwi w warunkach domowych jest kluczowe dla skutecznego zarządzania nadciśnieniem. W polskich aptekach dostępne są różne typy ciśnieniomierzy - automatyczne naramiennikowe, nadgarstkowe oraz tradycyjne stetoskopowe. Najbardziej zalecane są automatyczne ciśnieniomierze naramiennikowe ze względu na najwyższą dokładność pomiarów.
Aby uzyskać wiarygodne wyniki, należy mierzyć ciśnienie rano i wieczorem, w spokojnym otoczeniu, po 5-minutowym odpoczynku. Ważne jest prowadzenie systematycznego dzienniczka pomiarów z datą, godziną i wartościami ciśnienia. Natychmiastowej konsultacji lekarskiej wymagają wartości powyżej 180/120 mmHg, zwłaszcza przy występowaniu objawów takich jak ból głowy, zawroty głowy czy ból w klatce piersiowej.
Zapobieganie powikłaniom nadciśnienia
Niekontrolowane nadciśnienie prowadzi do poważnych powikłań w najważniejszych narządach. Serce narażone jest na przerost lewej komory, zawał mięśnia sercowego i niewydolność serca. Mózg może ucierpieć wskutek udaru niedokrwiennego lub krwotocznego, a nerki są zagrożone przewlekłą niewydolnością nerkową.
Kompleksowa kontrola czynników ryzyka
Skuteczna prewencja wymaga kontroli wszystkich czynników ryzyka sercowo-naczyniowego:
- Regularne badania poziomu cholesterolu (co najmniej raz w roku)
- Kontrola glikemii u osób z cukrzycą lub predyspozycjami
- Okresowe EKG i badania funkcji nerek
- Szczepienia przeciw grypie i pneumokokom dla wzmocnienia odporności
Kobiety planujące ciążę powinny skonsultować się z lekarzem w celu optymalizacji terapii. Hospitalizacja jest konieczna przy ciśnieniu powyżej 180/120 mmHg z objawami lub przy powikłaniach narządowych wymagających natychmiastowego leczenia.