Antybiotyki
Czym są antybiotyki i jak działają
Antybiotyki to leki stosowane w leczeniu infekcji bakteryjnych. Ich głównym zadaniem jest zniszczenie bakterii chorobotwórczych lub zahamowanie ich wzrostu i namnażania się w organizmie. Działają poprzez różne mechanizmy - niektóre niszczą ścianę komórkową bakterii, inne zaburzają syntezę białek lub kwasów nukleinowych niezbędnych do życia drobnoustrojów.
Ważne jest rozróżnienie antybiotyków od innych leków przeciwinfekcyjnych. Antybiotyki działają wyłącznie przeciwko bakteriom i są nieskuteczne w przypadku infekcji wirusowych, grzybiczych czy pasożytniczych. Nie należy ich stosować przy przeziębieniu, grypie czy innych chorobach wywoływanych przez wirusy.
Antybiotyki powinny być przyjmowane tylko na zlecenie lekarza, który określi odpowiedni preparat, dawkowanie i czas trwania terapii na podstawie rodzaju infekcji i stanu pacjenta.
Główne grupy antybiotyków dostępnych w Polsce
W polskich aptekach dostępnych jest kilka głównych grup antybiotyków, każda o charakterystycznym spektrum działania i wskazaniach do stosowania:
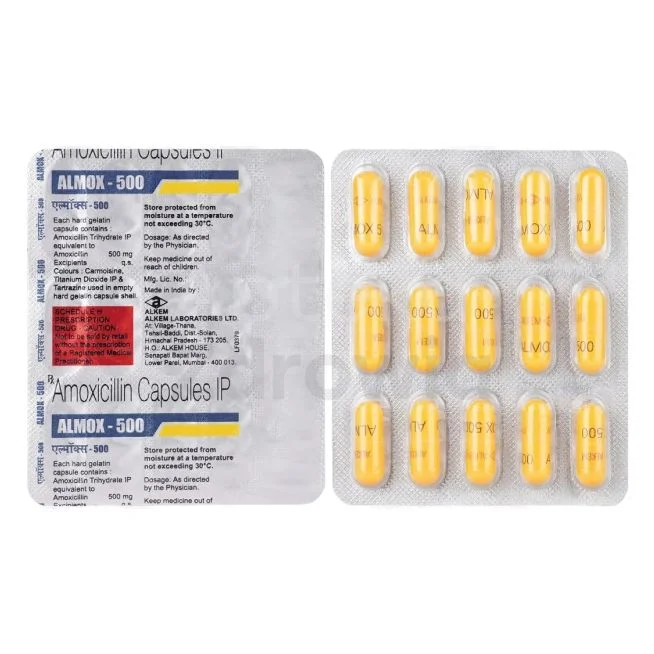
- Penicyliny - obejmują amoksicylinę i amoksiklav, skuteczne przeciwko wielu bakteriom gram-dodatnim i niektórym gram-ujemnym
- Cefalosporyny - jak cefuroksym i cefaklor, charakteryzujące się szerokim spektrum działania
- Makrolidy - azytromycyna i klarytromycyna, często stosowane u pacjentów uczulonych na penicyliny
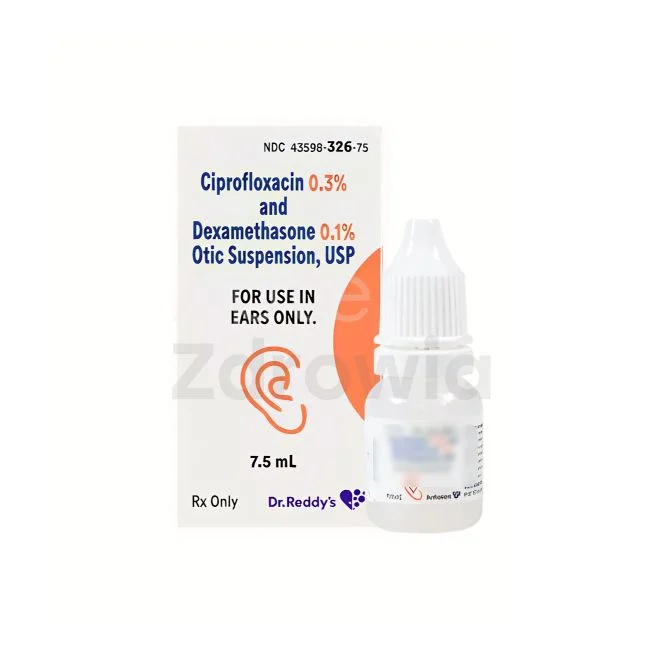
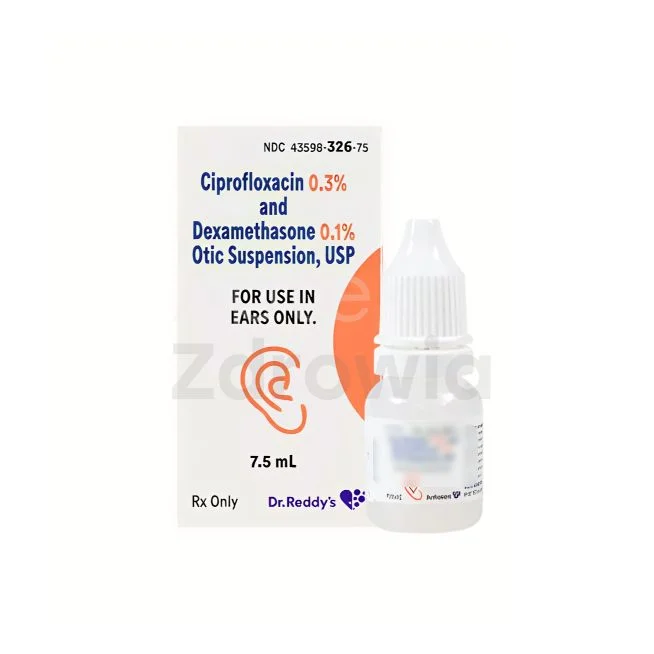
- Fluorochinolony - ciprofloksacyna i levofloksacyna, skuteczne w infekcjach dróg moczowych i układu oddechowego
- Tetracykliny - doksycyklina, stosowana m.in. w leczeniu infekcji skóry i układu oddechowego
Każda grupa ma swoje specyficzne zastosowania i przeciwwskazania. Wybór odpowiedniego antybiotyku zależy od rodzaju bakterii wywołującej infekcję, lokalizacji zakażenia oraz indywidualnych cech pacjenta, takich jak alergie czy inne przyjmowane leki.
Wskazania do stosowania różnych antybiotyków
Wybór odpowiedniego antybiotyku zależy przede wszystkim od rodzaju i lokalizacji infekcji bakteryjnej. Każda grupa antybiotyków wykazuje różną skuteczność wobec określonych patogenów.
Infekcje układu oddechowego
W przypadku zapalenia oskrzeli, zapalenia płuc czy zapalenia zatok stosuje się najczęściej amoksycylinę, azytromycynę lub cefuroksym. Wybór zależy od ciężkości infekcji i prawdopodobnego patogenu.
Infekcje układu moczowego
Zapalenie pęcherza moczowego i nerek wymaga zastosowania antybiotyków dobrze penetrujących do tkanek układu moczowego, takich jak nitrofurantoina, ciprofloksacyna czy kotrimoksazol.
Infekcje skóry i tkanek miękkich
Przy zakażeniach ran, ropniach czy zapaleniu tkanki podskórnej skuteczne są kloksacylina, klindamycyna lub flukloksacylina, szczególnie wobec gronkowców.
Dobór antybiotyku
Badania mikrobiologiczne, w tym antybiogram, pozwalają na precyzyjny dobór najskuteczniejszego antybiotyku i zapobiegają rozwojowi oporności bakteryjnej. Właściwa diagnostyka jest kluczowa dla skutecznego leczenia.
Zasady bezpiecznego stosowania antybiotyków
Odpowiedzialne stosowanie antybiotyków jest kluczowe dla zachowania ich skuteczności i minimalizowania ryzyka wystąpienia działań niepożądanych oraz rozwoju oporności bakteryjnej.
Podstawowe zasady antybiotykoterapii
- Przestrzeganie zaleconej dawki i częstotliwości podawania przez lekarza
- Dokończenie całego przepisanego kursu leczenia, nawet po ustąpieniu objawów
- Unikanie samodzielnego przerywania lub skracania terapii
- Nieprzekazywanie pozostałych tabletek innym osobom
Interakcje i przeciwwskazania
Przed rozpoczęciem leczenia należy poinformować lekarza o wszystkich przyjmowanych lekach, suplementach oraz alergiach. Niektóre antybiotyki mogą wpływać na skuteczność antykoncepcji hormonalnej lub nasilać działanie antykoagulantów.
Kiedy skontaktować się z lekarzem
Niezwłocznie należy zgłosić się do lekarza w przypadku wystąpienia wysypki, trudności w oddychaniu, silnych biegunki czy innych niepokojących objawów podczas antybiotykoterapii.
Działania niepożądane i oporność bakteryjna
Najczęstsze skutki uboczne antybiotyków
Antybiotyki, mimo swojej skuteczności, mogą wywoływać różne działania niepożądane. Do najczęstszych należą zaburzenia żołądkowo-jelitowe takie jak biegunka, nudności czy ból brzucha. Niektóre osoby mogą doświadczyć reakcji alergicznych, od łagodnych wysypek po ciężkie reakcje anafilaktyczne. Długotrwałe stosowanie antybiotyków może prowadzić do zakłóceń mikroflory jelitowej i rozwoju infekcji grzybiczych.
Problem oporności bakteryjnej i zapobieganie
Oporność bakteryjna stanowi jedno z największych zagrożeń współczesnej medycyny. Niewłaściwe stosowanie antybiotyków prowadzi do powstania szczepów bakterii odpornych na leczenie. Aby temu zapobiec, kluczowe jest przestrzeganie zaleceń lekarza, dokończenie pełnego cyklu leczenia oraz unikanie samoleczenia. Racjonalna antybiotykoterapia obejmuje również stosowanie probiotyków wspierających regenerację naturalnej flory bakteryjnej organizmu.
Antybiotyki w aptece - formy dostępności i porady
Dostępność i formy farmaceutyczne
W Polsce większość antybiotyków dostępna jest wyłącznie na receptę lekarską, co gwarantuje bezpieczne stosowanie. Wyjątkiem są niektóre preparaty miejscowe. Antybiotyki oferowane są w różnych formach:
- Tabletki i kapsułki do stosowania doustnego
- Syropy i zawiesiny dla dzieci
- Kremy i maści do zastosowań miejscowych
- Krople do oczu i uszu
Przechowywanie i rola farmaceuty
Właściwe przechowywanie antybiotyków w temperaturze pokojowej, z dala od wilgoci i światła, zapewnia ich skuteczność. Farmaceuta pełni kluczową rolę w edukacji pacjenta, wyjaśniając sposób dawkowania, możliwe interakcje oraz konieczność dokończenia kuracji. Ważne jest podkreślenie, że antybiotyki nie działają na infekcje wirusowe, takie jak przeziębienie czy grypa, a ich niepotrzebne stosowanie może być szkodliwe.